
Sedan FAST-undersökningens tillkomst i traumabedömningen på 1970-talet i Tyskland och 1990-talet i resten av världen har mycket ändrats. Traumavården har centraliserats till truamacenter och de har i sin tur sett till att CT:n har lagts i nära anslutning. Tomografi-tekniken har dessutom utvecklats med snabbare körningar, tätare snitt mindre stråldos och bättre upplösning.
För traumamottagandet har det inneburit att de flesta patienter som har stora eller multipla traumatiska skador (major trauma) nu undersöks med en trauma-CT, dvs skalle, halsrygg, thorax, buk, bäcken, kotpelare. En meta-analys av 11 observationella studier (jiang-l-et-al-2016) visar att patienterna lämnar akuten/traumarummet snabbare om man gör trauma-CT jämfört med om man gör flera selektiva undersökningar. Det kanske inte är så konstigt. Däremot bör man fundera på det faktum att det inte var någon skillnad i vårdtid eller mortalitet mellan grupperna!
Men vad har FAST (eller extended FAST) för plats på traumarummet nu när CT:n är så tillgänglig, snabb och bra?
- Diagnostik av tillstånd som inte tolererar någon delay: Ventilpneumothorax och tamponad, massiv blödning i buken med behov av att omedelbart klampa aorta.
- Diagnostik av tillstånd där CT:n har låg sensitivitet: Kardiogen shock (inkl tamponad)
- Prognostisering av traumatiskt hjärtstopp: Finns det hjärtaktivitet?
Att ultraljud förbättrar diagnostik av pneumothorax vid trauma är väl belagt (blaivas-et-al-2005, ianiello-et-al-2014). Ultraljud har varit sättet att diagnostisera tamponad sedan slutet av 1960-talet (pridie-turnbull-1968) och har aldrig ifrågasatts. Om patienten är i svår shock och man med FAST kan konstatera att det finns en blödning i buken och inte finns någon tamponad kan det finnas en tidsvinst i att gå direkt på laparotomi och högt upp i buken klämma av aorta, jämfört med att göra en nödthoracotomi för samma ändamål, eftersom man i nästa andetag kan åtgärda blödningen.
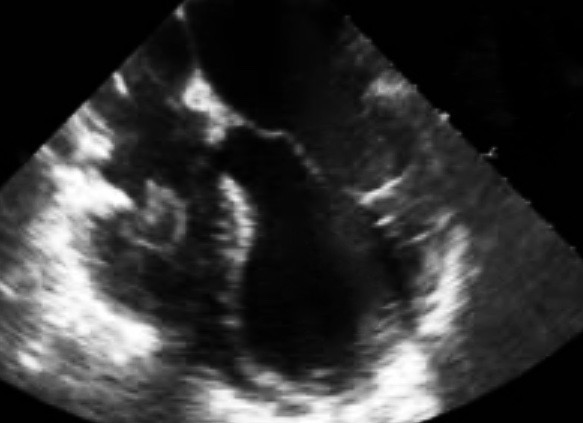
I FAST och eFAST görs ingen annan kvalitativ bedömning av hjärtat än om det finns hjärtrörelser och om det finns perikardvätska. Om traumapatienten är i shock men det fortfarande finns någon minut tillgodo, kan ett fokuserat ultraljud av hjärtat tillföra mycket. Optimera genom att byta till en sektorprob (och cardiac mode). Då kan man också svara på följande; är patienten i shock pga hypovolemi? Är patienten i shock pga neurogen stunning/takutsubo? Är patienten i shock pga hjärtkontusion ( regional hypokinesi, oftast RA, RV)? Är patienten i shock pga traumatisk klaffskada (waterhammer effect – aortaklaffen, intrakardiell tryckökning – mitralisklaffen)?
Transthorakalt echo (TTE) har dock relativt låg sensitivitet för att upptäcka kontusion och klaffskada, TEE är bättre. Eastern Association for the Surgery of Trauma (EAST) har skrivit guidelines för trubbigt våld mot hjärtat: screening-for-blunt-cardiac-injury
Man kan diskutera om man alltid ska ta sig tid att göra en FAST, även när det finns indikation för nödthoracotomi; i en studie av inaba-et-al-2015 var NPV 100 % för att prediktera död genom att titta efter frånvaro av myokardrörelser vid FAST. Scancrit har skrivit ett bra inlägg om den studien och om FAST vid nödthoracotomi generellt: FAST thoracotomy












Senaste kommentarer